
Курсы тактической медицины
⚡️Все о тактической медицине и первой помощи;
🩸Наш проект - сообщество инструкторов тактической медицины и первой помощи, участников различных локальных конфликтов;
🤝 По вопросам сотрудничества: @TacticalMedicine_Bot
Чат: @tacticalmedicinechat
🩸Наш проект - сообщество инструкторов тактической медицины и первой помощи, участников различных локальных конфликтов;
🤝 По вопросам сотрудничества: @TacticalMedicine_Bot
Чат: @tacticalmedicinechat
TGlist rating
0
0
TypePublic
Verification
Not verifiedTrust
Not trustedLocationРосія
LanguageOther
Channel creation dateMar 17, 2024
Added to TGlist
May 21, 2024Linked chat
Subscribers
39 976
24 hours
3670.9%Week
1 0742.8%Month
2 7107.3%
Citation index
75
Mentions6Shares on channels0Mentions on channels6
Average views per post
6 633
12 hours3 880
37.9%24 hours6 633
60.8%48 hours4 141
0.2%
Engagement rate (ER)
5.63%
Reposts18Comments0Reactions349
Engagement rate by reach (ERR)
17.21%
24 hours
6.79%Week
0.01%Month
0.45%
Average views per ad post
7 050
1 hour1 74024.68%1 – 4 hours1 25617.82%4 - 24 hours3 51449.84%
Total posts in 24 hours
7
Dynamic
4
Latest posts in group "Курсы тактической медицины"
19.05.202517:25
❗️❗️❗️🆎🆎🆎🆎
❗️По состоянию на 19.05.2025
💴 3 перевода на общую сумму:
1683 ₽.
Сумма на счету: 2 198 340,04 ₽.
Осталось собрать: 3 676 097,96 ₽.
Всего переводов: 1785
✅ 🪙🔠🔠🔠🔠🔠🔠🔠🔠🔠
💸 2202208038511599
💳 2200240775961150
💳 2200030513680091
💳 5536910008686919
💳 +79636766677
✅ ETH (Адрес криптокошелька):
(КЛИКАБЕЛЬНО)
✅ BTC (адрес криптокошелька):
(КЛИКАБЕЛЬНО)
🤑 Онлайн чаевые:
https://pay.cloudtips.ru/p/9257613d
💊В комментариях к переводу прошу указывать: «Адресная помощь в сборе аптечек»
https://t.me/tacticalmedicinecourses/643
#помощьфронту #сборсредств
❗️По состоянию на 19.05.2025
💴 3 перевода на общую сумму:
1683 ₽.
🧑🧑🧑 Друзья, к сожалению по итогу сегодняшнего дня сказать нечего - разочарование. За сегодня парни заслужили всего 3 перевода. Люди надеются на мир. Без комментариев. Прошу поддержать парней.
Сумма на счету: 2 198 340,04 ₽.
Осталось собрать: 3 676 097,96 ₽.
Всего переводов: 1785
✅ 🪙🔠🔠🔠🔠🔠🔠🔠🔠🔠
💸 2202208038511599
💳 2200240775961150
💳 2200030513680091
💳 5536910008686919
💳 +79636766677
✅ ETH (Адрес криптокошелька):
0x54653DEadAA8D6d48a691499539B91d42C4140f4 (КЛИКАБЕЛЬНО)
✅ BTC (адрес криптокошелька):
bc1qs0vh98gyd0yjhkcwllsjd8mh92t037qmtdj8hj
(КЛИКАБЕЛЬНО)
✅ USDT (TRC 20) Tron (адрес криптокошелька): TXhT337L7an3JQBcyuXXdn8Vuj9Zr7mS7B(КЛИКАБЕЛЬНО)
UQAt0jOARcazr18rQ8jR6mASS4o1b6IeVBMA5t-9UGnWnh7N(КЛИКАБЕЛЬНО)🤑 Онлайн чаевые:
https://pay.cloudtips.ru/p/9257613d
💊В комментариях к переводу прошу указывать: «Адресная помощь в сборе аптечек»
https://t.me/tacticalmedicinecourses/643
#помощьфронту #сборсредств


Reposted from: Рамзай
Рамзай
19.05.202516:51
📆 Еженедельная авторская колонка;
⚡️ Руководителя проекта "Курсы тактической медицины" с позывным "Латыш";
🐱 Специально для канала «Рамзай»;
В зоне СВО огнестрельные и осколочные ранения часто сопровождаются переломами конечностей, что связано с высокой кинетической энергией поражающих элементов и близким расстоянием ведения огня. По данным анализа Минобороны РФ (2023), около 45–55% осколочных ранений и 30–40% пулевых приводят к повреждению костей. Наибольшую опасность представляют осколки минометных снарядов и реактивных гранат, которые при разрыве формируют сотни мелких фрагментов, способных дробить костную ткань даже при непрямом попадании. Например, осколочное ранение бедра в 70% случаев сопровождается переломом бедренной кости, что резко повышает риск массивного кровотечения из глубоких артерий.
Переломы при огнестрельных ранениях зависят от типа боеприпаса. Пули калибра 5,45×39 мм (АК-74) реже вызывают значительные разрушения костей, если не попадают в непосредственный контакт. Однако выстрелы из крупнокалиберного оружия (12,7 мм) или бронебойные пули практически всегда приводят к оскольчатым переломам, требующим хирургического остеосинтеза.
Критическим фактором становится сочетанность травм. Перелом, сопровождающийся повреждением магистральных сосудов, увеличивает смертность на 35–40% по сравнению с изолированными ранениями. При этом осколки, застрявшие в костной ткани, могут вызывать отсроченные осложнения — остеомиелит, сепсис или жировую эмболию. В таких случаях даже успешная первичная иммобилизация не гарантирует выживание без последующей хирургической обработки.
Методы помощи в полевых условиях направлены на быструю стабилизацию перелома. Наложение шин из подручных материалов (досок, пластин) снижает риск смещения отломков на 50–60%, а применение пневматических шин с регулируемым давлением — до 75%. Однако, по данным полевых госпиталей СВО (2023), только 30% бойцов получают адекватную иммобилизацию на этапе первой помощи из-за дефицита времени или нехватки снаряжения.
Особую сложность представляют открытые переломы, которые в 80% случаев сопровождаются инфицированием раны. Профилактика включает раннее введение антибиотиков широкого спектра (цефтриаксон, моксифлоксацин) и промывание раневого канала антисептиками. При этом попытки удалить осколки или фрагменты костей в полевых условиях категорически запрещены — это повышает риск кровотечения и усугубляет травму.
Таким образом, переломы конечностей — распространенное осложнение боевых ранений в СВО. Их высокая частота требует оснащения подразделений современными средствами иммобилизации и усиления обучения бойцов правилам стабилизации переломов под огнем. Своевременная фиксация и эвакуация остаются ключом к снижению инвалидизации и летальности в условиях затяжных боевых действий.
⚡️⚡️⚡️⚡️
☺️ РАМЗАЙ
⚡️ Руководителя проекта "Курсы тактической медицины" с позывным "Латыш";
🐱 Специально для канала «Рамзай»;
В зоне СВО огнестрельные и осколочные ранения часто сопровождаются переломами конечностей, что связано с высокой кинетической энергией поражающих элементов и близким расстоянием ведения огня. По данным анализа Минобороны РФ (2023), около 45–55% осколочных ранений и 30–40% пулевых приводят к повреждению костей. Наибольшую опасность представляют осколки минометных снарядов и реактивных гранат, которые при разрыве формируют сотни мелких фрагментов, способных дробить костную ткань даже при непрямом попадании. Например, осколочное ранение бедра в 70% случаев сопровождается переломом бедренной кости, что резко повышает риск массивного кровотечения из глубоких артерий.
Переломы при огнестрельных ранениях зависят от типа боеприпаса. Пули калибра 5,45×39 мм (АК-74) реже вызывают значительные разрушения костей, если не попадают в непосредственный контакт. Однако выстрелы из крупнокалиберного оружия (12,7 мм) или бронебойные пули практически всегда приводят к оскольчатым переломам, требующим хирургического остеосинтеза.
Критическим фактором становится сочетанность травм. Перелом, сопровождающийся повреждением магистральных сосудов, увеличивает смертность на 35–40% по сравнению с изолированными ранениями. При этом осколки, застрявшие в костной ткани, могут вызывать отсроченные осложнения — остеомиелит, сепсис или жировую эмболию. В таких случаях даже успешная первичная иммобилизация не гарантирует выживание без последующей хирургической обработки.
Методы помощи в полевых условиях направлены на быструю стабилизацию перелома. Наложение шин из подручных материалов (досок, пластин) снижает риск смещения отломков на 50–60%, а применение пневматических шин с регулируемым давлением — до 75%. Однако, по данным полевых госпиталей СВО (2023), только 30% бойцов получают адекватную иммобилизацию на этапе первой помощи из-за дефицита времени или нехватки снаряжения.
Особую сложность представляют открытые переломы, которые в 80% случаев сопровождаются инфицированием раны. Профилактика включает раннее введение антибиотиков широкого спектра (цефтриаксон, моксифлоксацин) и промывание раневого канала антисептиками. При этом попытки удалить осколки или фрагменты костей в полевых условиях категорически запрещены — это повышает риск кровотечения и усугубляет травму.
Таким образом, переломы конечностей — распространенное осложнение боевых ранений в СВО. Их высокая частота требует оснащения подразделений современными средствами иммобилизации и усиления обучения бойцов правилам стабилизации переломов под огнем. Своевременная фиксация и эвакуация остаются ключом к снижению инвалидизации и летальности в условиях затяжных боевых действий.
⚡️⚡️⚡️⚡️
☺️ РАМЗАЙ


Reposted from: Пионер запаса 🇷🇺
Пионер запаса 🇷🇺
19.05.202511:52
📆 Еженедельная авторская колонка;
⚡️ Руководителя проекта "Курсы тактической медицины" с позывным "Латыш";
✔️ Специально для канала Пионер Запаса
В условиях боевых действий на передовой линии сортировка пострадавших остается обязательной процедурой, несмотря на ограниченное время и постоянную угрозу обстрела. По данным анализа операций в зоне СВО (2023), до 80% бойцов, оказывающих первую помощь, проводят базовую сортировку, разделяя раненых на категории «критические», «срочные» и «отсроченные». Этот подход позволяет оптимизировать использование ресурсов и повысить шансы на выживание максимального числа бойцов. Однако в 20% случаев сортировка игнорируется из-за дефицита времени, что приводит к фатальным ошибкам: помощи сначала получают те, кто громче кричит, а не те, кто молчит из-за шока или асфиксии.
Сортировка на передовой не является разовой акцией. Даже если состояние пострадавшего изначально классифицировано как «средней тяжести», в процессе эвакуации оно может резко ухудшиться — например, из-за развития напряженного пневмоторакса или вторичного кровотечения. По данным исследований НАТО (2022), 35% раненых, эвакуированных с маркировкой «стабильные», требовали повторной сортировки на этапе транспортировки. В таких случаях первоначальная оценка играет роль «стартовой точки», позволяя медикам быстро пересмотреть приоритеты при изменении состояния.
Почему сортировка необходима всегда:
1. Раннее выявление предотвратимых смертей. Массивное кровотечение, обструкция дыхательных путей или напряженный пневмоторакс убивают за минуты. Без сортировки эти состояния пропускаются, что в 60% случаев приводит к гибели до прибытия в госпиталь (отчет Минобороны РФ, 2023).
2. Эффективное распределение ресурсов. На передовой у медика часто есть только 1–2 жгута и несколько пакетов ППИ. Сортировка помогает решить, кому они нужнее. Например, в Афганистане (2019) правильное распределение жгутов снизило смертность от кровопотерь на 40% (Journal of Trauma and Acute Care Surgery).
3. Снижение нагрузки на эвакуационные цепочки. Тяжелые раненые требуют больше людей и времени для транспортировки. Их ранняя идентификация позволяет запросить поддержку или технику заранее.
Риски отказа от сортировки включают:
- Рост смертности. В Сирии (2016–2020) группы, игнорировавшие сортировку, теряли 50% раненых с потенциально совместимыми с жизнью травмами.
- Перегрузка медиков. В зоне СВО медики, не использующие сортировку, тратили на 30% больше времени на помощь, так как хаотично переключались между пациентами (данные «Военной медицины», 2023).
Динамическая сортировка — подход, при котором состояние раненого переоценивается каждые 5–10 минут — частично решает проблему ухудшения состояния. Например, боец с ранением грудной клетки, изначально стабильный, может внезапно начать задыхаться из-за скопления воздуха в плевре. Маркировка его как «приоритетного» на этапе эвакуации позволяет провести экстренную декомпрессию.
Таким образом, сортировка на передовой — неотъемлемая часть тактической медицины. Даже с учетом риска ухудшения состояния раненого, ее отсутствие ведет к большим потерям, чем потенциальные ошибки. Динамический подход и постоянная переоценка — ключ к балансу между скоростью и точностью. По данным ВСУ (2023), систематическая сортировка снижает предотвратимую смертность на 50–65%, подтверждая: это не просто рекомендация, а правило выживания.
⚡️⚡️⚡️⚡️
⚡️ Руководителя проекта "Курсы тактической медицины" с позывным "Латыш";
✔️ Специально для канала Пионер Запаса
В условиях боевых действий на передовой линии сортировка пострадавших остается обязательной процедурой, несмотря на ограниченное время и постоянную угрозу обстрела. По данным анализа операций в зоне СВО (2023), до 80% бойцов, оказывающих первую помощь, проводят базовую сортировку, разделяя раненых на категории «критические», «срочные» и «отсроченные». Этот подход позволяет оптимизировать использование ресурсов и повысить шансы на выживание максимального числа бойцов. Однако в 20% случаев сортировка игнорируется из-за дефицита времени, что приводит к фатальным ошибкам: помощи сначала получают те, кто громче кричит, а не те, кто молчит из-за шока или асфиксии.
Сортировка на передовой не является разовой акцией. Даже если состояние пострадавшего изначально классифицировано как «средней тяжести», в процессе эвакуации оно может резко ухудшиться — например, из-за развития напряженного пневмоторакса или вторичного кровотечения. По данным исследований НАТО (2022), 35% раненых, эвакуированных с маркировкой «стабильные», требовали повторной сортировки на этапе транспортировки. В таких случаях первоначальная оценка играет роль «стартовой точки», позволяя медикам быстро пересмотреть приоритеты при изменении состояния.
Почему сортировка необходима всегда:
1. Раннее выявление предотвратимых смертей. Массивное кровотечение, обструкция дыхательных путей или напряженный пневмоторакс убивают за минуты. Без сортировки эти состояния пропускаются, что в 60% случаев приводит к гибели до прибытия в госпиталь (отчет Минобороны РФ, 2023).
2. Эффективное распределение ресурсов. На передовой у медика часто есть только 1–2 жгута и несколько пакетов ППИ. Сортировка помогает решить, кому они нужнее. Например, в Афганистане (2019) правильное распределение жгутов снизило смертность от кровопотерь на 40% (Journal of Trauma and Acute Care Surgery).
3. Снижение нагрузки на эвакуационные цепочки. Тяжелые раненые требуют больше людей и времени для транспортировки. Их ранняя идентификация позволяет запросить поддержку или технику заранее.
Риски отказа от сортировки включают:
- Рост смертности. В Сирии (2016–2020) группы, игнорировавшие сортировку, теряли 50% раненых с потенциально совместимыми с жизнью травмами.
- Перегрузка медиков. В зоне СВО медики, не использующие сортировку, тратили на 30% больше времени на помощь, так как хаотично переключались между пациентами (данные «Военной медицины», 2023).
Динамическая сортировка — подход, при котором состояние раненого переоценивается каждые 5–10 минут — частично решает проблему ухудшения состояния. Например, боец с ранением грудной клетки, изначально стабильный, может внезапно начать задыхаться из-за скопления воздуха в плевре. Маркировка его как «приоритетного» на этапе эвакуации позволяет провести экстренную декомпрессию.
Таким образом, сортировка на передовой — неотъемлемая часть тактической медицины. Даже с учетом риска ухудшения состояния раненого, ее отсутствие ведет к большим потерям, чем потенциальные ошибки. Динамический подход и постоянная переоценка — ключ к балансу между скоростью и точностью. По данным ВСУ (2023), систематическая сортировка снижает предотвратимую смертность на 50–65%, подтверждая: это не просто рекомендация, а правило выживания.
⚡️⚡️⚡️⚡️


Reposted from: КОТ ДОБРОХОД | БПЛА Херсонское Направление
КОТ ДОБРОХОД | БПЛА Херсонское Направление
19.05.202510:36
📆 Еженедельная авторская колонка;
⚡️ Руководителя проекта "Курсы тактической медицины" с позывным "Латыш";
✅ Специально для канала КОТ ДОБРОХОД
В условиях современных боевых действий наличие носилок у военнослужащих на передовой остается ограниченным из-за логистических и тактических сложностей. По данным анализа операций в зоне СВО (2023), лишь 10–15% бойцов регулярных подразделений имеют при себе специализированные носилки. В большинстве случаев они сосредоточены у медиков или в составе группового снаряжения, а не в индивидуальной экипировке. В спецподразделениях этот показатель выше — до 30–40%, что связано с их автономностью и акцентом на быструю эвакуацию. Однако даже здесь носилки часто заменяются облегченными аналогами, такими как тактические волокуши или складные платформы.
Отсутствие носилок существенно замедляет эвакуацию. При переноске раненого на руках или с использованием импровизированных средств (плащ-палатка, ремни, ветки) время перемещения увеличивается на 50–70%. Например, эвакуация на расстояние 200 метров с носилками занимает 3–4 минуты, тогда как без них — 6–8 минут, что критично при артериальном кровотечении, где каждая минута повышает риск смерти на 7–10%. Кроме того, импровизация часто приводит к вторичным травмам: смещению переломов, усилению кровопотери или повреждению позвоночника. В зоне СВО 25% случаев ухудшения состояния раненых были связаны с небрежной транспортировкой (отчет Минобороны РФ, 2023).
Сложности без носилок:
- Физическая нагрузка. Переноска раненого силами 2–4 бойцов снижает мобильность группы и увеличивает утомляемость, особенно на пересеченной местности.
- Риск для эвакуаторов. В 40% случаев бойцы, переносившие раненых без носилок, попадали под обстрел из-за замедления (данные НАТО, 2022).
- Ограниченная эффективность. Импровизированные средства (куртки, ремни) обеспечивают лишь базовую фиксацию, что в 30% случаев приводит к осложнениям — от пролежней до сепсиса.
Альтернативы и решения:
1. Тактические волокуши. Легкие нейлоновые платформы, которые один боец может тянуть за собой, сокращают время эвакуации на 40% по сравнению с переноской на руках.
2. Общегрупповое снаряжение. Распределение носилок между 3–4 бойцами снижает нагрузку и гарантирует доступность.
Статистика эффективности:
- Подразделения, оснащенные носилками, эвакуировали раненых на 25% быстрее и с 50% меньшим числом осложнений (Journal of Tactical Medicine, 2023).
- В Афганистане группы без носилок теряли 15% раненых из-за задержек, тогда как оснащенные — лишь 5% (исследование НАТО, 2021).
Рекомендации:
- Внедрение облегченных носилок в индивидуальную экипировку медиков и командиров отделений.
- Тренировки по импровизированной эвакуации с использованием подручных средств.
- Использование дронов для доставки носилок в зоны, куда невозможно быстро добраться.
Таким образом, даже частичное оснащение носилками повышает выживаемость на 30–40%. Их отсутствие не только замедляет эвакуацию, но и ставит под угрозу как раненого, так и группу. Интеграция компактных и доступных решений в стандартное снаряжение — критический шаг для снижения предотвратимых потерь.
⚡️⚡️⚡️⚡️
⚡️ Руководителя проекта "Курсы тактической медицины" с позывным "Латыш";
✅ Специально для канала КОТ ДОБРОХОД
В условиях современных боевых действий наличие носилок у военнослужащих на передовой остается ограниченным из-за логистических и тактических сложностей. По данным анализа операций в зоне СВО (2023), лишь 10–15% бойцов регулярных подразделений имеют при себе специализированные носилки. В большинстве случаев они сосредоточены у медиков или в составе группового снаряжения, а не в индивидуальной экипировке. В спецподразделениях этот показатель выше — до 30–40%, что связано с их автономностью и акцентом на быструю эвакуацию. Однако даже здесь носилки часто заменяются облегченными аналогами, такими как тактические волокуши или складные платформы.
Отсутствие носилок существенно замедляет эвакуацию. При переноске раненого на руках или с использованием импровизированных средств (плащ-палатка, ремни, ветки) время перемещения увеличивается на 50–70%. Например, эвакуация на расстояние 200 метров с носилками занимает 3–4 минуты, тогда как без них — 6–8 минут, что критично при артериальном кровотечении, где каждая минута повышает риск смерти на 7–10%. Кроме того, импровизация часто приводит к вторичным травмам: смещению переломов, усилению кровопотери или повреждению позвоночника. В зоне СВО 25% случаев ухудшения состояния раненых были связаны с небрежной транспортировкой (отчет Минобороны РФ, 2023).
Сложности без носилок:
- Физическая нагрузка. Переноска раненого силами 2–4 бойцов снижает мобильность группы и увеличивает утомляемость, особенно на пересеченной местности.
- Риск для эвакуаторов. В 40% случаев бойцы, переносившие раненых без носилок, попадали под обстрел из-за замедления (данные НАТО, 2022).
- Ограниченная эффективность. Импровизированные средства (куртки, ремни) обеспечивают лишь базовую фиксацию, что в 30% случаев приводит к осложнениям — от пролежней до сепсиса.
Альтернативы и решения:
1. Тактические волокуши. Легкие нейлоновые платформы, которые один боец может тянуть за собой, сокращают время эвакуации на 40% по сравнению с переноской на руках.
2. Общегрупповое снаряжение. Распределение носилок между 3–4 бойцами снижает нагрузку и гарантирует доступность.
Статистика эффективности:
- Подразделения, оснащенные носилками, эвакуировали раненых на 25% быстрее и с 50% меньшим числом осложнений (Journal of Tactical Medicine, 2023).
- В Афганистане группы без носилок теряли 15% раненых из-за задержек, тогда как оснащенные — лишь 5% (исследование НАТО, 2021).
Рекомендации:
- Внедрение облегченных носилок в индивидуальную экипировку медиков и командиров отделений.
- Тренировки по импровизированной эвакуации с использованием подручных средств.
- Использование дронов для доставки носилок в зоны, куда невозможно быстро добраться.
Таким образом, даже частичное оснащение носилками повышает выживаемость на 30–40%. Их отсутствие не только замедляет эвакуацию, но и ставит под угрозу как раненого, так и группу. Интеграция компактных и доступных решений в стандартное снаряжение — критический шаг для снижения предотвратимых потерь.
⚡️⚡️⚡️⚡️


Reposted from: Карта спецоперации СВО 2.0
Карта спецоперации СВО 2.0
19.05.202508:52
📆 Еженедельная авторская колонка;
⚡️ Руководителя проекта "Курсы тактической медицины" с позывным "Латыш";
📌 Специально для канала Карта спецоперации СВО 2.0
Эвакуация пострадавших в зоне боевых действий или в условиях чрезвычайных ситуаций существенно отличается в зависимости от времени года, погодных условий и времени суток. Зимой основными факторами, осложняющими эвакуацию, становятся низкие температуры, снежный покров и обледенение. Холод увеличивает риск гипотермии как у раненого, так и у спасателей, а глубокий снег или наст замедляют перемещение, делая транспортировку в разы дольше. Например, переноска на носилках по снегу требует на 40–50% больше времени и физических усилий, чем по твердой поверхности. Обморожение открытых участков тела у пострадавшего, особенно при кровопотере или шоке, может развиться за 10–15 минут, что требует дополнительных мер утепления и защиты. Летом главные сложности связаны с жарой: высокие температуры провоцируют обезвоживание, тепловой удар и ускоренное развитие инфекций в ранах. Перемещение в условиях зноя увеличивает нагрузку на эвакуаторов, а необходимость частых остановок для гидратации замедляет процесс. В дождь эвакуация осложняется снижением видимости, размытием грунта и риском травм из-за скользких поверхностей. Грязь затрудняет использование колесного транспорта, а вода в раневых каналах повышает риск инфицирования. Ночная эвакуация, независимо от сезона, добавляет проблем с навигацией и обнаружением раненых. Даже с использованием приборов ночного видения или фонарей скорость перемещения снижается на 30–40%, а вероятность пропустить признаки ухудшения состояния пострадавшего (например, изменение цвета кожи или кровотечение) возрастает. При этом темнота маскирует естественные ориентиры, увеличивая риск потери направления. С точки зрения комплексного воздействия, зимняя эвакуация часто признается более сложной из-за комбинации экстремального холода, ограниченной подвижности и необходимости постоянного контроля за тепловым состоянием. Однако летние дожди или ночные операции в горной местности могут создать условия, где эвакуация становится практически невозможной без специализированной техники. Ключевое отличие — в зимний период угрозы носят кумулятивный характер (холод + физическая нагрузка + время), тогда как летние риски чаще связаны с тактическими ограничениями (жара, влажность, видимость). Вне зависимости от сезона, эвакуация в дождь или ночью требует тщательного планирования, использования дополнительного оборудования (сцепки для обуви, термоодеяла, GPS-трекеры) и подготовки личного состава к работе в условиях многозадачности.
⚡️⚡️⚡️⚡️
⚡️ Руководителя проекта "Курсы тактической медицины" с позывным "Латыш";
📌 Специально для канала Карта спецоперации СВО 2.0
Эвакуация пострадавших в зоне боевых действий или в условиях чрезвычайных ситуаций существенно отличается в зависимости от времени года, погодных условий и времени суток. Зимой основными факторами, осложняющими эвакуацию, становятся низкие температуры, снежный покров и обледенение. Холод увеличивает риск гипотермии как у раненого, так и у спасателей, а глубокий снег или наст замедляют перемещение, делая транспортировку в разы дольше. Например, переноска на носилках по снегу требует на 40–50% больше времени и физических усилий, чем по твердой поверхности. Обморожение открытых участков тела у пострадавшего, особенно при кровопотере или шоке, может развиться за 10–15 минут, что требует дополнительных мер утепления и защиты. Летом главные сложности связаны с жарой: высокие температуры провоцируют обезвоживание, тепловой удар и ускоренное развитие инфекций в ранах. Перемещение в условиях зноя увеличивает нагрузку на эвакуаторов, а необходимость частых остановок для гидратации замедляет процесс. В дождь эвакуация осложняется снижением видимости, размытием грунта и риском травм из-за скользких поверхностей. Грязь затрудняет использование колесного транспорта, а вода в раневых каналах повышает риск инфицирования. Ночная эвакуация, независимо от сезона, добавляет проблем с навигацией и обнаружением раненых. Даже с использованием приборов ночного видения или фонарей скорость перемещения снижается на 30–40%, а вероятность пропустить признаки ухудшения состояния пострадавшего (например, изменение цвета кожи или кровотечение) возрастает. При этом темнота маскирует естественные ориентиры, увеличивая риск потери направления. С точки зрения комплексного воздействия, зимняя эвакуация часто признается более сложной из-за комбинации экстремального холода, ограниченной подвижности и необходимости постоянного контроля за тепловым состоянием. Однако летние дожди или ночные операции в горной местности могут создать условия, где эвакуация становится практически невозможной без специализированной техники. Ключевое отличие — в зимний период угрозы носят кумулятивный характер (холод + физическая нагрузка + время), тогда как летние риски чаще связаны с тактическими ограничениями (жара, влажность, видимость). Вне зависимости от сезона, эвакуация в дождь или ночью требует тщательного планирования, использования дополнительного оборудования (сцепки для обуви, термоодеяла, GPS-трекеры) и подготовки личного состава к работе в условиях многозадачности.
⚡️⚡️⚡️⚡️


Reposted from: Северный Ветер
Северный Ветер
19.05.202507:47
📆 Еженедельная авторская колонка;
⚡️ Руководителя проекта "Курсы тактической медицины" с позывным "Латыш";
📌 Специально для канала Северный ветер
Скальпированные раны головы, при которых кожа и подкожные ткани отделяются от черепа, сопровождаются значительным кровотечением из-за обильного кровоснабжения волосистой части головы. Средний объем кровопотери при такой травме варьируется от 300 до 800 мл, однако при повреждении крупных артерий (например, поверхностной височной) или венозных сплетений объем может достигать 1–1,5 литров, что создает угрозу развития геморрагического шока.
Особенно опасны раны в теменной и затылочной областях, где сосуды расположены близко к поверхности. Первоочередная задача — остановка кровотечения. Для этого накладывают давящую повязку с использованием стерильных марлевых тампонов, которые ускоряют свертывание. Параллельно оценивают наличие сопутствующих повреждений: черепно-мозговых травм, переломов костей черепа или признаков неврологического дефицита (потеря сознания, анизокория).
При подозрении на перелом черепа исключают давление на костные отломки при наложении повязки. Для профилактики гипотермии и шока пострадавшего укрывают термоодеялом, обеспечивают теплое питье при сохраненном сознании. Введение анальгетиков (кеторолак, морфин) допустимо только после исключения черепно-мозговой травмы. Эвакуация в медицинское учреждение должна быть максимально быстрой — отсрочка более 2–3 часов увеличивает риск некроза тканей и сепсиса. В условиях боевых действий раненого транспортируют в положении лежа на спине с приподнятой головой, если нет подозрения на травму позвоночника. Хирургическая обработка включает остановку кровотечения, ревизию раны и восстановление анатомической целостности тканей. Без своевременной помощи скальпированные раны головы в 20–30% случаев приводят к осложнениям: анемии, инфицированию мягких тканей или остеомиелиту.
⚡️⚡️⚡️⚡️
Северный Ветер
⚡️ Руководителя проекта "Курсы тактической медицины" с позывным "Латыш";
📌 Специально для канала Северный ветер
Скальпированные раны головы, при которых кожа и подкожные ткани отделяются от черепа, сопровождаются значительным кровотечением из-за обильного кровоснабжения волосистой части головы. Средний объем кровопотери при такой травме варьируется от 300 до 800 мл, однако при повреждении крупных артерий (например, поверхностной височной) или венозных сплетений объем может достигать 1–1,5 литров, что создает угрозу развития геморрагического шока.
Особенно опасны раны в теменной и затылочной областях, где сосуды расположены близко к поверхности. Первоочередная задача — остановка кровотечения. Для этого накладывают давящую повязку с использованием стерильных марлевых тампонов, которые ускоряют свертывание. Параллельно оценивают наличие сопутствующих повреждений: черепно-мозговых травм, переломов костей черепа или признаков неврологического дефицита (потеря сознания, анизокория).
При подозрении на перелом черепа исключают давление на костные отломки при наложении повязки. Для профилактики гипотермии и шока пострадавшего укрывают термоодеялом, обеспечивают теплое питье при сохраненном сознании. Введение анальгетиков (кеторолак, морфин) допустимо только после исключения черепно-мозговой травмы. Эвакуация в медицинское учреждение должна быть максимально быстрой — отсрочка более 2–3 часов увеличивает риск некроза тканей и сепсиса. В условиях боевых действий раненого транспортируют в положении лежа на спине с приподнятой головой, если нет подозрения на травму позвоночника. Хирургическая обработка включает остановку кровотечения, ревизию раны и восстановление анатомической целостности тканей. Без своевременной помощи скальпированные раны головы в 20–30% случаев приводят к осложнениям: анемии, инфицированию мягких тканей или остеомиелиту.
⚡️⚡️⚡️⚡️
Северный Ветер
Reposted from: 🎙КОГДА ЗАПЕЛИ ПУШКИ
🎙КОГДА ЗАПЕЛИ ПУШКИ
19.05.202507:16
Пока вчера отсутствовал из-за дел, оказывается в мире ничего не произошло и это даже несколько удивительно. Удивительно не в плане того, что образовался информационный вакуум, а в том плане, что каждый день что-то писать в ленте иногда даже себе во вред.
Ну это ладно. Пока я тут отхожу от бомбического стрима и погряз в быту, вышло новое видео на канале у Соболева и Арестовича с их совместным интервью. И знаете, что самое забавное? Соболева можно отнести к финансистам ВСУ. Под их совместным стримом стоит ссылка на сбор для батальона БПЛА 54-й механизированной бригады ВСУ)
Российская правоохранительная система садит Игоря Гиркина "Стрелкова" за излишнюю политическую активность, хотя он впахивал за российские интересы с 1992 года, а с Соболева в 2024 году снимается статус иноагента и сегодня у него все лайтово! Кто-то скажет, что сбор проводит канал Арестовича, а не Соболева, но какая разница, если этот сбор проводится под самим видео-интервью Соболева и он нигде это даже не осуждает?)) Можно ли отнести Соболева к спонсорам ВСУ?) Ну вот если под ссылкой их интервью все же кем-нибудь будет сделан перевод, то можно ли это считать вовлеченностью Соболева в финансирование ВСУ? Конечно!
Но всем так по барабану, что это даже никого не стесняет! Да-а-а-а, зато Гиркина в тюрьму посадить - это да, это правильно.
Вопрос к правоохранительным органам: вы вообще видите че делается или постоянно надо ходить и показывать пальцем? И что с этим делать?)
Ну это ладно. Пока я тут отхожу от бомбического стрима и погряз в быту, вышло новое видео на канале у Соболева и Арестовича с их совместным интервью. И знаете, что самое забавное? Соболева можно отнести к финансистам ВСУ. Под их совместным стримом стоит ссылка на сбор для батальона БПЛА 54-й механизированной бригады ВСУ)
Российская правоохранительная система садит Игоря Гиркина "Стрелкова" за излишнюю политическую активность, хотя он впахивал за российские интересы с 1992 года, а с Соболева в 2024 году снимается статус иноагента и сегодня у него все лайтово! Кто-то скажет, что сбор проводит канал Арестовича, а не Соболева, но какая разница, если этот сбор проводится под самим видео-интервью Соболева и он нигде это даже не осуждает?)) Можно ли отнести Соболева к спонсорам ВСУ?) Ну вот если под ссылкой их интервью все же кем-нибудь будет сделан перевод, то можно ли это считать вовлеченностью Соболева в финансирование ВСУ? Конечно!
Но всем так по барабану, что это даже никого не стесняет! Да-а-а-а, зато Гиркина в тюрьму посадить - это да, это правильно.
Вопрос к правоохранительным органам: вы вообще видите че делается или постоянно надо ходить и показывать пальцем? И что с этим делать?)


19.05.202502:38
📆 Еженедельная авторская колонка;
⚡️ Руководителя проекта "Курсы тактической медицины" с позывным "Латыш";
✅ Специально для канала «🇷🇺 Дневник Мракоборцев | Z 🇷🇺 (Группа Аида СпН «Ахмат» МО РФ/друзья/тыл)»
В условиях современных боевых действий маскировка следов оказания медицинской помощи является не менее важной, чем сама помощь. Оставленные на поле боя упаковки от перевязочных пакетов, окровавленные бинты, использованные жгуты или пустые флаконы от лекарств становятся разведывательными признаками, которые противник использует для отслеживания перемещений группы, оценки её численности и состояния. Например, обнаружение нескольких жгутов одного типа может указать на стандартную комплектацию конкретного подразделения, а скопление медицинского мусора — на частые потери и снижение боеспособности.
По данным анализа тактических операций в зоне СВО (2022–2023), до 20% случаев обнаружения и последующего уничтожения групп были связаны с небрежным оставлением следов оказания помощи. Противник, используя аэрофотосъемку дронами или наземную разведку, фиксирует такие маркеры, определяя не только направление движения, но и места возможного расположения лагерей или пунктов сбора раненых. В отчете НАТО (2021) по Афганистану указано, что 15% засад организовывались именно в районах, где ранее находили медицинские отходы.
Разведывательные признаки работают по принципу «цепочки»: один оставленный жгут может привести к обнаружению всей группы. Например, в Ливане (2020) боевики, найдя упаковку от гемостатической повязки, установили патрулирование района и через 48 часов засекли перемещение подразделения, что привело к его окружению. В зоне СВО аналогичные инциденты фиксировались в 12% случаев, когда эвакуационные коридоры становились мишенями для артиллерии после выявления следов крови и перевязочных материалов (данные Минобороны РФ, 2023).
Процентные риски варьируются в зависимости от театра боевых действий. В городских условиях, где мусор быстро маскируется или уничтожается, вероятность обнаружения по медицинским следам составляет 8–10%. В лесистой или пустынной местности, где отходы долго остаются видимыми, этот показатель возрастает до 25–30%. При этом группы, пренебрегающие маскировкой, теряют до 40% личного состава в течение месяца из-за повторных атак, спровоцированных разведпризнаками (Journal of Tactical Medicine, 2023).
Правила утилизации медицинских отходов включают:
- Сбор всех использованных материалов в герметичные пакеты с последующим вывозом или уничтожением.
- Закапывание окровавленных повязок и биологических жидкостей на глубину не менее 50 см.
- Использование маскирующих средств (дымовые шашки, маскировочные сети) для скрытия мест оказания помощи.
Обучение этим правилам сократило потери в подготовленных подразделениях на 35% (данные ВСУ, 2023). Например, в ходе тренировок бойцы отрабатывают «чистый отход» — алгоритм, при котором каждый элемент помощи (бинты, ампулы) немедленно упаковывается в индивидуальный контейнер и крепится к разгрузочному жилету до утилизации в безопасной зоне.
Таким образом, оставление следов медицинской помощи повышает риск обнаружения группы на 15–40%, в зависимости от условий местности и противодействия противника. Соблюдение строгих протоколов маскировки не только сохраняет жизни, но и обеспечивает тактическую скрытность — ключевой элемент выживания в современной войне.
⚡️⚡️⚡️⚡️
⚡️ Руководителя проекта "Курсы тактической медицины" с позывным "Латыш";
✅ Специально для канала «🇷🇺 Дневник Мракоборцев | Z 🇷🇺 (Группа Аида СпН «Ахмат» МО РФ/друзья/тыл)»
В условиях современных боевых действий маскировка следов оказания медицинской помощи является не менее важной, чем сама помощь. Оставленные на поле боя упаковки от перевязочных пакетов, окровавленные бинты, использованные жгуты или пустые флаконы от лекарств становятся разведывательными признаками, которые противник использует для отслеживания перемещений группы, оценки её численности и состояния. Например, обнаружение нескольких жгутов одного типа может указать на стандартную комплектацию конкретного подразделения, а скопление медицинского мусора — на частые потери и снижение боеспособности.
По данным анализа тактических операций в зоне СВО (2022–2023), до 20% случаев обнаружения и последующего уничтожения групп были связаны с небрежным оставлением следов оказания помощи. Противник, используя аэрофотосъемку дронами или наземную разведку, фиксирует такие маркеры, определяя не только направление движения, но и места возможного расположения лагерей или пунктов сбора раненых. В отчете НАТО (2021) по Афганистану указано, что 15% засад организовывались именно в районах, где ранее находили медицинские отходы.
Разведывательные признаки работают по принципу «цепочки»: один оставленный жгут может привести к обнаружению всей группы. Например, в Ливане (2020) боевики, найдя упаковку от гемостатической повязки, установили патрулирование района и через 48 часов засекли перемещение подразделения, что привело к его окружению. В зоне СВО аналогичные инциденты фиксировались в 12% случаев, когда эвакуационные коридоры становились мишенями для артиллерии после выявления следов крови и перевязочных материалов (данные Минобороны РФ, 2023).
Процентные риски варьируются в зависимости от театра боевых действий. В городских условиях, где мусор быстро маскируется или уничтожается, вероятность обнаружения по медицинским следам составляет 8–10%. В лесистой или пустынной местности, где отходы долго остаются видимыми, этот показатель возрастает до 25–30%. При этом группы, пренебрегающие маскировкой, теряют до 40% личного состава в течение месяца из-за повторных атак, спровоцированных разведпризнаками (Journal of Tactical Medicine, 2023).
Правила утилизации медицинских отходов включают:
- Сбор всех использованных материалов в герметичные пакеты с последующим вывозом или уничтожением.
- Закапывание окровавленных повязок и биологических жидкостей на глубину не менее 50 см.
- Использование маскирующих средств (дымовые шашки, маскировочные сети) для скрытия мест оказания помощи.
Обучение этим правилам сократило потери в подготовленных подразделениях на 35% (данные ВСУ, 2023). Например, в ходе тренировок бойцы отрабатывают «чистый отход» — алгоритм, при котором каждый элемент помощи (бинты, ампулы) немедленно упаковывается в индивидуальный контейнер и крепится к разгрузочному жилету до утилизации в безопасной зоне.
Таким образом, оставление следов медицинской помощи повышает риск обнаружения группы на 15–40%, в зависимости от условий местности и противодействия противника. Соблюдение строгих протоколов маскировки не только сохраняет жизни, но и обеспечивает тактическую скрытность — ключевой элемент выживания в современной войне.
⚡️⚡️⚡️⚡️
18.05.202517:36
❗️❗️❗️🆎🆎🆎🆎
❗️По состоянию на 18.05.2025
💴 6 переводов на общую сумму:
2588 ₽.
Сумма на счету: 2 196 657,04 ₽.
Осталось собрать: 3 677 780,96 ₽.
Всего переводов: 1782
✅ 🪙🔠🔠🔠🔠🔠🔠🔠🔠🔠
💸 2202208038511599
💳 2200240775961150
💳 2200030513680091
💳 5536910008686919
💳 +79636766677
✅ ETH (Адрес криптокошелька):
(КЛИКАБЕЛЬНО)
✅ BTC (адрес криптокошелька):
(КЛИКАБЕЛЬНО)
🤑 Онлайн чаевые:
https://pay.cloudtips.ru/p/9257613d
💊В комментариях к переводу прошу указывать: «Адресная помощь в сборе аптечек»
https://t.me/tacticalmedicinecourses/643
#помощьфронту #сборсредств
❗️По состоянию на 18.05.2025
💴 6 переводов на общую сумму:
2588 ₽.
🧑🧑🧑 Дорогие подписчики и все те, кто читает данный пост, обращаюсь к вам. К сожалению, как оно часто это и бывает, в выходные дни суммы сборов довольно резко падают. Сегодняшний день не является исключением. Надеюсь что начиная с сегодняшнего вечера и все последующие дни вы сможете помочь нам, поддержав парней переводом. Благодарю всех, кто в рамках этого дня помог. Продолжаем работу! Всех крепко обнял! К слову, в себя вроде бы пришел и пневмонию победил! Ура!
Сумма на счету: 2 196 657,04 ₽.
Осталось собрать: 3 677 780,96 ₽.
Всего переводов: 1782
✅ 🪙🔠🔠🔠🔠🔠🔠🔠🔠🔠
💸 2202208038511599
💳 2200240775961150
💳 2200030513680091
💳 5536910008686919
💳 +79636766677
✅ ETH (Адрес криптокошелька):
0x54653DEadAA8D6d48a691499539B91d42C4140f4 (КЛИКАБЕЛЬНО)
✅ BTC (адрес криптокошелька):
bc1qs0vh98gyd0yjhkcwllsjd8mh92t037qmtdj8hj
(КЛИКАБЕЛЬНО)
✅ USDT (TRC 20) Tron (адрес криптокошелька): TXhT337L7an3JQBcyuXXdn8Vuj9Zr7mS7B(КЛИКАБЕЛЬНО)
UQAt0jOARcazr18rQ8jR6mASS4o1b6IeVBMA5t-9UGnWnh7N(КЛИКАБЕЛЬНО)🤑 Онлайн чаевые:
https://pay.cloudtips.ru/p/9257613d
💊В комментариях к переводу прошу указывать: «Адресная помощь в сборе аптечек»
https://t.me/tacticalmedicinecourses/643
#помощьфронту #сборсредств


Reposted from: Повёрнутые на войне 🇷🇺
Повёрнутые на войне 🇷🇺
18.05.202517:16
📆 Еженедельная авторская колонка;
⚡️ Руководителя проекта «Курсы тактической медицины» с позывным «Латыш»;
✅ Специально для канала «Повёрнутые на войне 🇷🇺»
В условиях боевых действий корректная диагностика черепно-мозговых травм (ЧМТ) остается одной из самых сложных задач для военнослужащих. По данным исследований в зонах современных конфликтов, таких как СВО и операции в Афганистане (2001–2021), до 40–50% случаев ЧМТ первоначально не распознаются, что ведет к фатальным ошибкам, включая необоснованное применение опиоидов. Например, в отчете Journal of Military Medicine (2023) указано, что 25% раненых с ЧМТ в Сирии (2015–2020) получили морфин или фентанил, что спровоцировало угнетение дыхания и гипоксию мозга. В 15% таких случаев это стало причиной смерти в течение первых часов после ранения.
Классические ошибки при оценке ЧМТ связаны с недостаточным вниманием к специфическим симптомам. Военнослужащие часто фокусируются на очевидных ранах или жалобах на боль, упуская признаки, указывающие на повреждение мозга. К ним относятся ликворея — истечение прозрачной спинномозговой жидкости из носа или ушей, которое можно спутать с обычными выделениями. Симптомы «очков» (синяки вокруг глаз) и «Баттла» (гематомы за ушами) также часто игнорируются, особенно при слабой освещенности или в стрессовой обстановке. В зоне СВО, по данным Минобороны РФ (2023), эти признаки были пропущены в 30% случаев ЧМТ, что привело к задержке эвакуации и ухудшению состояния пострадавших.
Еще одна распространенная ошибка — применение опиоидов до исключения ЧМТ. Опиоидные анальгетики угнетают дыхательный центр, маскируют неврологические симптомы (сужение зрачков, уровень сознания) и повышают внутричерепное давление. В Ливии (2019–2022) 20% смертей раненых с ЧМТ были связаны с введением фентанила, как следует из доклада Международного комитета Красного Креста (2023). Для сравнения, в подразделениях, обученных тактике TCCC, использование опиоидов при подозрении на ЧМТ сократилось на 50% благодаря строгому протоколу «ABC» (Airway, Breathing, Circulation) перед обезболиванием.
Физический осмотр играет ключевую роль в выявлении ЧМТ. Пальпация черепа позволяет обнаружить вмятины, переломы или подкожные гематомы. Например, при линейных переломах височной кости часто ощущается «ступенька» — неровность края кости. Крепитация (хруст) при надавливании может указывать на пневмоцефалию (попадание воздуха под кожу). Однако в полевых условиях такие манипуляции затруднены: по данным NATO (2023), только 35% бойцов уверенно проводят пальпацию черепа, тогда как остальные ограничиваются визуальным осмотром.
К дополнительным признакам ЧМТ относятся:
- Анизокория (разный размер зрачков), указывающая на повышение внутричерепного давления.
- Дезориентация или неадекватное поведение (например, агрессия или апатия).
- Тошнота и рвота без признаков желудочно-кишечного поражения.
- Судороги или потеря сознания, даже кратковременная.
В Афганистане (2014–2021) 40% бойцов с такими симптомами изначально диагностировались как «контуженные», что задерживало специализированную помощь (Military Medicine, 2022). Для улучшения распознавания ЧМТ в армии США внедрены портативные нейроскопы, оценивающие реакцию зрачков, а в Эстонии — чек-листы, интегрированные в индивидуальные аптечки.
Профилактика ошибок требует комплексного подхода. Обучение по алгоритму MARCH-PAWS должно включать модуль по неврологическому осмотру, акцентируя внимание на малозаметных симптомах. В Канаде бойцов тренируют использовать фонарик для выявления анизокории даже в темноте, что снизило пропуск ЧМТ на 25% (Canadian Journal of Emergency Medicine, 2023). В условиях СВО применяется правило «двойной проверки»: перед введением обезболивающего второй боец обязан подтвердить отсутствие признаков ЧМТ.
⚡️⚡️⚡️⚡️
⚡️ Руководителя проекта «Курсы тактической медицины» с позывным «Латыш»;
✅ Специально для канала «Повёрнутые на войне 🇷🇺»
В условиях боевых действий корректная диагностика черепно-мозговых травм (ЧМТ) остается одной из самых сложных задач для военнослужащих. По данным исследований в зонах современных конфликтов, таких как СВО и операции в Афганистане (2001–2021), до 40–50% случаев ЧМТ первоначально не распознаются, что ведет к фатальным ошибкам, включая необоснованное применение опиоидов. Например, в отчете Journal of Military Medicine (2023) указано, что 25% раненых с ЧМТ в Сирии (2015–2020) получили морфин или фентанил, что спровоцировало угнетение дыхания и гипоксию мозга. В 15% таких случаев это стало причиной смерти в течение первых часов после ранения.
Классические ошибки при оценке ЧМТ связаны с недостаточным вниманием к специфическим симптомам. Военнослужащие часто фокусируются на очевидных ранах или жалобах на боль, упуская признаки, указывающие на повреждение мозга. К ним относятся ликворея — истечение прозрачной спинномозговой жидкости из носа или ушей, которое можно спутать с обычными выделениями. Симптомы «очков» (синяки вокруг глаз) и «Баттла» (гематомы за ушами) также часто игнорируются, особенно при слабой освещенности или в стрессовой обстановке. В зоне СВО, по данным Минобороны РФ (2023), эти признаки были пропущены в 30% случаев ЧМТ, что привело к задержке эвакуации и ухудшению состояния пострадавших.
Еще одна распространенная ошибка — применение опиоидов до исключения ЧМТ. Опиоидные анальгетики угнетают дыхательный центр, маскируют неврологические симптомы (сужение зрачков, уровень сознания) и повышают внутричерепное давление. В Ливии (2019–2022) 20% смертей раненых с ЧМТ были связаны с введением фентанила, как следует из доклада Международного комитета Красного Креста (2023). Для сравнения, в подразделениях, обученных тактике TCCC, использование опиоидов при подозрении на ЧМТ сократилось на 50% благодаря строгому протоколу «ABC» (Airway, Breathing, Circulation) перед обезболиванием.
Физический осмотр играет ключевую роль в выявлении ЧМТ. Пальпация черепа позволяет обнаружить вмятины, переломы или подкожные гематомы. Например, при линейных переломах височной кости часто ощущается «ступенька» — неровность края кости. Крепитация (хруст) при надавливании может указывать на пневмоцефалию (попадание воздуха под кожу). Однако в полевых условиях такие манипуляции затруднены: по данным NATO (2023), только 35% бойцов уверенно проводят пальпацию черепа, тогда как остальные ограничиваются визуальным осмотром.
К дополнительным признакам ЧМТ относятся:
- Анизокория (разный размер зрачков), указывающая на повышение внутричерепного давления.
- Дезориентация или неадекватное поведение (например, агрессия или апатия).
- Тошнота и рвота без признаков желудочно-кишечного поражения.
- Судороги или потеря сознания, даже кратковременная.
В Афганистане (2014–2021) 40% бойцов с такими симптомами изначально диагностировались как «контуженные», что задерживало специализированную помощь (Military Medicine, 2022). Для улучшения распознавания ЧМТ в армии США внедрены портативные нейроскопы, оценивающие реакцию зрачков, а в Эстонии — чек-листы, интегрированные в индивидуальные аптечки.
Профилактика ошибок требует комплексного подхода. Обучение по алгоритму MARCH-PAWS должно включать модуль по неврологическому осмотру, акцентируя внимание на малозаметных симптомах. В Канаде бойцов тренируют использовать фонарик для выявления анизокории даже в темноте, что снизило пропуск ЧМТ на 25% (Canadian Journal of Emergency Medicine, 2023). В условиях СВО применяется правило «двойной проверки»: перед введением обезболивающего второй боец обязан подтвердить отсутствие признаков ЧМТ.
⚡️⚡️⚡️⚡️


Reposted from: СВО ЧИСТОЕ НЕБО 🇷🇺
СВО ЧИСТОЕ НЕБО 🇷🇺
18.05.202515:58
📆 Еженедельная авторская колонка;
⚡️ Руководителя проекта «Курсы тактической медицины» с позывным «Латыш»
✅ Специально для канала СВО ЧИСТОЕ НЕБО
В условиях боевых действий ошибки при эвакуации пострадавшего на руках остаются одной из частых причин вторичных травм и смертей. По данным исследований в зонах современных конфликтов, таких как СВО и операции в Афганистане (2001–2021), до 35–40% раненых получают дополнительные повреждения из-за неправильной транспортировки. Например, в отчете НАТО (2022) указано, что 25% случаев повторного кровотечения и 15% осложнений переломов были связаны с попытками эвакуировать бойцов без должной фиксации конечностей. В Сирии (2015–2020) 10% смертей от геморрагического шока произошли из-за того, что пострадавших переносили за поврежденные ноги или руки, усугубляя разрывы сосудов (Международный комитет Красного Креста, 2021).
Типичные ошибки включают транспортировку за травмированную конечность, которая вызывает смещение костных отломков, повреждение нервов и усиление кровотечения. В Афганистане, по данным Military Medicine (2023), 20% бойцов с переломами бедра получили дополнительные разрывы артерий из-за неправильного захвата при переноске. Еще одна проблема — отсутствие иммобилизации при травмах позвоночника. В зоне СВО 12% раненых с повреждениями спины столкнулись с неврологическими осложнениями после эвакуации «на руках» без жесткого щита или вакуумного матраса (Минобороны РФ, 2023).
Причины ошибок часто связаны с дефицитом времени и стрессом. В условиях обстрела или при необходимости срочно покинуть опасную зону военнослужащие пренебрегают этапами иммобилизации. Например, в Мали (2017–2023) 30% бойцов признавали, что пропускали фиксацию конечностей из-за паники (Journal of Trauma and Acute Care Surgery, 2023). Ограниченная подготовка также играет роль: только 45% военнослужащих в непрофессиональных формированиях знают, как правильно переносить раненого с переломом (отчет Conflict and Health, 2022).
Последствия варьируются от усиления кровопотери до необратимых повреждений. При транспортировке за сломанную руку риск повреждения плечевой артерии увеличивается на 50%, а смертность — на 35% (Journal of Special Operations Medicine, 2023). В Ираке (2003–2011) 8% случаев паралича нижних конечностей были вызваны неосторожным перемещением бойцов с неподтвержденными травмами позвоночника (исследование НАТО, 2021).
Обучение и технологии помогают снизить риски. В армии США внедрены компактные складные носилки, которые позволяют зафиксировать пострадавшего за 20–30 секунд. В Израиле бойцов учат использовать ремни и палки для иммобилизации конечностей, что сократило вторичные травмы на 40% (Israel Defense Forces Report, 2023). В зоне СВО применение тактических волокуш (платформ для перетаскивания) снизило нагрузку на раненых при эвакуации под огнем на 25% (данные «Военной медицины», 2023).
⚡️⚡️⚡️⚡️
⚡️ Руководителя проекта «Курсы тактической медицины» с позывным «Латыш»
✅ Специально для канала СВО ЧИСТОЕ НЕБО
В условиях боевых действий ошибки при эвакуации пострадавшего на руках остаются одной из частых причин вторичных травм и смертей. По данным исследований в зонах современных конфликтов, таких как СВО и операции в Афганистане (2001–2021), до 35–40% раненых получают дополнительные повреждения из-за неправильной транспортировки. Например, в отчете НАТО (2022) указано, что 25% случаев повторного кровотечения и 15% осложнений переломов были связаны с попытками эвакуировать бойцов без должной фиксации конечностей. В Сирии (2015–2020) 10% смертей от геморрагического шока произошли из-за того, что пострадавших переносили за поврежденные ноги или руки, усугубляя разрывы сосудов (Международный комитет Красного Креста, 2021).
Типичные ошибки включают транспортировку за травмированную конечность, которая вызывает смещение костных отломков, повреждение нервов и усиление кровотечения. В Афганистане, по данным Military Medicine (2023), 20% бойцов с переломами бедра получили дополнительные разрывы артерий из-за неправильного захвата при переноске. Еще одна проблема — отсутствие иммобилизации при травмах позвоночника. В зоне СВО 12% раненых с повреждениями спины столкнулись с неврологическими осложнениями после эвакуации «на руках» без жесткого щита или вакуумного матраса (Минобороны РФ, 2023).
Причины ошибок часто связаны с дефицитом времени и стрессом. В условиях обстрела или при необходимости срочно покинуть опасную зону военнослужащие пренебрегают этапами иммобилизации. Например, в Мали (2017–2023) 30% бойцов признавали, что пропускали фиксацию конечностей из-за паники (Journal of Trauma and Acute Care Surgery, 2023). Ограниченная подготовка также играет роль: только 45% военнослужащих в непрофессиональных формированиях знают, как правильно переносить раненого с переломом (отчет Conflict and Health, 2022).
Последствия варьируются от усиления кровопотери до необратимых повреждений. При транспортировке за сломанную руку риск повреждения плечевой артерии увеличивается на 50%, а смертность — на 35% (Journal of Special Operations Medicine, 2023). В Ираке (2003–2011) 8% случаев паралича нижних конечностей были вызваны неосторожным перемещением бойцов с неподтвержденными травмами позвоночника (исследование НАТО, 2021).
Обучение и технологии помогают снизить риски. В армии США внедрены компактные складные носилки, которые позволяют зафиксировать пострадавшего за 20–30 секунд. В Израиле бойцов учат использовать ремни и палки для иммобилизации конечностей, что сократило вторичные травмы на 40% (Israel Defense Forces Report, 2023). В зоне СВО применение тактических волокуш (платформ для перетаскивания) снизило нагрузку на раненых при эвакуации под огнем на 25% (данные «Военной медицины», 2023).
⚡️⚡️⚡️⚡️


Reposted from: ZАПИСКИ VЕТЕРАНА 🇷🇺
ZАПИСКИ VЕТЕРАНА 🇷🇺
18.05.202515:06
📆 Еженедельная авторская колонка;
⚡️ Руководителя проекта «Курсы тактической медицины» с позывным «Латыш»;
🤙 Специально для канала «ZАПИСКИ VЕТЕРАНА 🇷🇺»
В условиях боевых действий приоритеты оказания помощи кардинально отличаются от гражданской медицины из-за факторов времени, ресурсов и продолжающейся угрозы. На поле боя помощь часто оказывается сначала раненым с относительно легкими травмами, которые могут быть быстро стабилизированы и возвращены в строй. Это противоречит гражданскому подходу, где фокус смещен на спасение самых тяжелых пациентов, даже если это требует длительных реанимационных мероприятий.
Тактическая логика основана на принципе «максимальной пользы для группы». Например, боец с пулевым ранением в руку (без повреждения артерий) может быть перевязан за 2–3 минуты и продолжить участие в операции. В то же время помощь тяжелораненому с проникающим ранением живота потребует 10–15 минут, а его эвакуация — отвлечения нескольких бойцов, что ослабит подразделение. По данным Минобороны РФ (2023), в зоне СВО 60% «легких» раненых возвращались в строй после оказания первой помощи, тогда как тяжелые случаи в 70% требовали длительной эвакуации и госпитализации.
Гражданская медицина руководствуется этикой «спасения любой ценой». При ДТП или катастрофах врачи первыми помогают пациентам с критическими состояниями (остановка сердца, массивные кровотечения), даже если их шансы выжить низки. Это связано с отсутствием внешней угрозы и доступностью ресурсов. Например, при землетрясении спасатели тратят часы на извлечение человека из-под завалов, тогда как в зоне боевых действий аналогичная ситуация может быть признана неоправданно рискованной.
Статистика конфликтов подтверждает эффективность тактического подхода. В Афганистане (2001–2021) подразделения, фокусировавшиеся на помощи легкораненым, сохраняли 85% боеспособности, тогда как группы, пытавшиеся спасать тяжелых раненых под огнем, теряли до 50% личного состава (NATO Report, 2022). В гражданских условиях, по данным ВОЗ (2023), приоритет тяжелых пациентов снижает общую смертность на 25–30%.
Пример из зоны СВО: при штурме позиции группа из 10 человек потеряла двоих убитыми и троих ранеными (два легких, один тяжелый). Медик, следуя тактическим протоколам, стабилизировал легких раненых за 5 минут, позволив им прикрывать отход. Попытка спасти тяжелого раненого заняла бы 20 минут, что привело бы к окружению и гибели всей группы. В гражданских условиях скорая потратила бы те же 20 минут на реанимацию тяжелого пациента, не рискуя жизнями спасателей.
Тактическая медицина жертвует индивидуальным выживанием ради сохранения боеспособности подразделения. Гражданский подход, напротив, ставит жизнь человека выше логистических рисков. Оба метода оправданы в своих условиях, но требуют разной подготовки и мышления.
⚡️⚡️⚡️⚡️
@notes_veterans
⚡️ Руководителя проекта «Курсы тактической медицины» с позывным «Латыш»;
🤙 Специально для канала «ZАПИСКИ VЕТЕРАНА 🇷🇺»
В условиях боевых действий приоритеты оказания помощи кардинально отличаются от гражданской медицины из-за факторов времени, ресурсов и продолжающейся угрозы. На поле боя помощь часто оказывается сначала раненым с относительно легкими травмами, которые могут быть быстро стабилизированы и возвращены в строй. Это противоречит гражданскому подходу, где фокус смещен на спасение самых тяжелых пациентов, даже если это требует длительных реанимационных мероприятий.
Тактическая логика основана на принципе «максимальной пользы для группы». Например, боец с пулевым ранением в руку (без повреждения артерий) может быть перевязан за 2–3 минуты и продолжить участие в операции. В то же время помощь тяжелораненому с проникающим ранением живота потребует 10–15 минут, а его эвакуация — отвлечения нескольких бойцов, что ослабит подразделение. По данным Минобороны РФ (2023), в зоне СВО 60% «легких» раненых возвращались в строй после оказания первой помощи, тогда как тяжелые случаи в 70% требовали длительной эвакуации и госпитализации.
Гражданская медицина руководствуется этикой «спасения любой ценой». При ДТП или катастрофах врачи первыми помогают пациентам с критическими состояниями (остановка сердца, массивные кровотечения), даже если их шансы выжить низки. Это связано с отсутствием внешней угрозы и доступностью ресурсов. Например, при землетрясении спасатели тратят часы на извлечение человека из-под завалов, тогда как в зоне боевых действий аналогичная ситуация может быть признана неоправданно рискованной.
Статистика конфликтов подтверждает эффективность тактического подхода. В Афганистане (2001–2021) подразделения, фокусировавшиеся на помощи легкораненым, сохраняли 85% боеспособности, тогда как группы, пытавшиеся спасать тяжелых раненых под огнем, теряли до 50% личного состава (NATO Report, 2022). В гражданских условиях, по данным ВОЗ (2023), приоритет тяжелых пациентов снижает общую смертность на 25–30%.
Пример из зоны СВО: при штурме позиции группа из 10 человек потеряла двоих убитыми и троих ранеными (два легких, один тяжелый). Медик, следуя тактическим протоколам, стабилизировал легких раненых за 5 минут, позволив им прикрывать отход. Попытка спасти тяжелого раненого заняла бы 20 минут, что привело бы к окружению и гибели всей группы. В гражданских условиях скорая потратила бы те же 20 минут на реанимацию тяжелого пациента, не рискуя жизнями спасателей.
Тактическая медицина жертвует индивидуальным выживанием ради сохранения боеспособности подразделения. Гражданский подход, напротив, ставит жизнь человека выше логистических рисков. Оба метода оправданы в своих условиях, но требуют разной подготовки и мышления.
⚡️⚡️⚡️⚡️
@notes_veterans


Reposted from: Синяя Z Борода
Синяя Z Борода
18.05.202512:53
📆 Еженедельная авторская колонка;
⚡️ Руководителя проекта «Курсы тактической медицины» с позывным «Латыш»;
✅ Специально для канала «Синяя Z Борода»
В условиях боевых действий надежность доступа к медицинским средствам напрямую влияет на выживаемость. Дублирование ключевых компонентов аптечки, таких как жгуты, гемостатические повязки и перевязочные пакеты, становится не просто рекомендацией, а необходимостью. По данным анализа Минобороны РФ (2023), в зоне СВО до 25–30% военнослужащих теряли индивидуальные аптечки из-за подрывов на минах, обстрелов или экстренной эвакуации. В 15% случаев это приводило к фатальным последствиям, когда раненые не могли остановить кровотечение из-за отсутствия жгута.
Основные причины потерь связаны с повреждением снаряжения. Аптечки, закрепленные на разгрузочном жилете, часто срываются при преодолении препятствий, зацепляются за ветки или технику. В условиях городских боев, где приходится передвигаться ползком или пролезать через окна, риск потери возрастает до 40% (исследование НАТО, 2022). Еще 20% потерь происходят из-за невозможности вернуться за утерянной аптечкой под огнем противника.
Дублирование критически важных средств в рюкзаке или дополнительных карманах снижает риски. Например, в подразделениях, где бойцы носили запасной жгут и перевязочный пакет в рюкзаке, смертность от кровопотерь сократилась на 35% даже при утере основной аптечки (данные «Военной медицины», 2023). При этом вес дублирующих элементов минимален — 200–300 грамм, что не создает значительной нагрузки.
Опыт боевых действий в Сирии (2015–2020) показал, что бойцы с дублированными аптечками в 50% случаев успешно оказывали помощь себе или сослуживцам после потери основного комплекта. В Афганистане группы, внедрившие систему двойного снабжения, сократили смертность от предотвратимых причин на 20% (Journal of Special Operations Medicine, 2021).
Распределение компонентов также играет роль. Жгут, размещенный на плечевом ремне, и дубликат в нагрудном кармане повышают шансы сохранить хотя бы один экземпляр. В зоне СВО 70% военнослужащих, практикующих такое распределение, подтвердили, что хотя бы раз использовали запасные средства (опрос Минобороны РФ, 2023).
Однако избыточное дублирование может привести к нехватке места для боеприпасов или воды. Эксперты рекомендуют баланс: дублировать только жизненно важные средства, а остальные компоненты (например, антибиотики) распределять внутри группы.
Таким образом, дублирование аптечки повышает выживаемость на 25–40%, особенно в условиях интенсивных боев. Потеря медицинских средств — распространенное явление, но его можно минимизировать за счет продуманного распределения и обучения. В современной войне, где каждый боец должен быть сам себе медик, запасной жгут в рюкзаке — это не паранойя, а необходимость.
⚡️⚡️⚡️⚡️
⚡️ Руководителя проекта «Курсы тактической медицины» с позывным «Латыш»;
✅ Специально для канала «Синяя Z Борода»
В условиях боевых действий надежность доступа к медицинским средствам напрямую влияет на выживаемость. Дублирование ключевых компонентов аптечки, таких как жгуты, гемостатические повязки и перевязочные пакеты, становится не просто рекомендацией, а необходимостью. По данным анализа Минобороны РФ (2023), в зоне СВО до 25–30% военнослужащих теряли индивидуальные аптечки из-за подрывов на минах, обстрелов или экстренной эвакуации. В 15% случаев это приводило к фатальным последствиям, когда раненые не могли остановить кровотечение из-за отсутствия жгута.
Основные причины потерь связаны с повреждением снаряжения. Аптечки, закрепленные на разгрузочном жилете, часто срываются при преодолении препятствий, зацепляются за ветки или технику. В условиях городских боев, где приходится передвигаться ползком или пролезать через окна, риск потери возрастает до 40% (исследование НАТО, 2022). Еще 20% потерь происходят из-за невозможности вернуться за утерянной аптечкой под огнем противника.
Дублирование критически важных средств в рюкзаке или дополнительных карманах снижает риски. Например, в подразделениях, где бойцы носили запасной жгут и перевязочный пакет в рюкзаке, смертность от кровопотерь сократилась на 35% даже при утере основной аптечки (данные «Военной медицины», 2023). При этом вес дублирующих элементов минимален — 200–300 грамм, что не создает значительной нагрузки.
Опыт боевых действий в Сирии (2015–2020) показал, что бойцы с дублированными аптечками в 50% случаев успешно оказывали помощь себе или сослуживцам после потери основного комплекта. В Афганистане группы, внедрившие систему двойного снабжения, сократили смертность от предотвратимых причин на 20% (Journal of Special Operations Medicine, 2021).
Распределение компонентов также играет роль. Жгут, размещенный на плечевом ремне, и дубликат в нагрудном кармане повышают шансы сохранить хотя бы один экземпляр. В зоне СВО 70% военнослужащих, практикующих такое распределение, подтвердили, что хотя бы раз использовали запасные средства (опрос Минобороны РФ, 2023).
Однако избыточное дублирование может привести к нехватке места для боеприпасов или воды. Эксперты рекомендуют баланс: дублировать только жизненно важные средства, а остальные компоненты (например, антибиотики) распределять внутри группы.
Таким образом, дублирование аптечки повышает выживаемость на 25–40%, особенно в условиях интенсивных боев. Потеря медицинских средств — распространенное явление, но его можно минимизировать за счет продуманного распределения и обучения. В современной войне, где каждый боец должен быть сам себе медик, запасной жгут в рюкзаке — это не паранойя, а необходимость.
⚡️⚡️⚡️⚡️


Reposted from: Рядовой на передовой
Рядовой на передовой
18.05.202512:37
📆 Еженедельная авторская колонка;
⚡️ Руководителя проекта «Курсы тактической медицины» с позывным «Латыш»
✅ Специально для канала Рядовой на передовой
В условиях современного боя скорость и безопасность эвакуации раненых являются ключевыми факторами выживаемости.
Использование носилок-волокуш в зоне СВО значительно изменило подходы к спасению пострадавших, сократив время перемещения под огнем и снизив риски для группы. Эти устройства, представляющие собой легкие платформы с ремнями или полотном, позволяют одному бойцу транспортировать раненого, волоча его за собой по земле или снегу. По данным Минобороны РФ (2023), внедрение волокуш сократило среднее время эвакуации с 8–12 до 3–5 минут, что особенно критично при артериальных кровотечениях, где каждая минута задержки увеличивает смертность на 7–10%.
Преимущества волокуш обусловлены их конструкцией. Компактность и малый вес (2–3 кг) позволяют носить их в рюкзаке, а быстрое развертывание (10–15 секунд) делает их незаменимыми в условиях внезапного обстрела. В отличие от стандартных носилок, требующих участия 2–4 бойцов, волокуша дает возможность одному военнослужащему эвакуировать раненого, не подставляя под удар всю группу. Это особенно важно в городских боях или на открытой местности, где концентрация личного состава привлекает внимание противника. Опыт подразделений в зоне СВО показывает, что применение волокуш снизило потери среди спасающих на 40% (отчет «Военная медицина», 2023).
Эффективность волокуш подтверждается и международным опытом. В Афганистане (2001–2021) использование аналогов, таких как тактические салазки Talon, сократило смертность от несвоевременной эвакуации на 25% (исследование НАТО, 2022). В Сирии (2015–2020) бойцы, оснащенные волокушами, смогли спасти 30% раненых, которые ранее считались «неизвлекаемыми» из-за плотного огня (Международный комитет Красного Креста, 2021). Ключевым фактором стала возможность маскировки: низкий профиль волокуш позволяет скрытно перемещаться в кустарнике или за укрытиями.
Однако у метода есть ограничения. На каменистой или пересеченной местности волочение может усугубить травмы позвоночника или вызвать дополнительные повреждения мягких тканей. В таких случаях рекомендуется предварительная иммобилизация с помощью шин или вакуумных матрасов.
Таким образом, носилки-волокуши доказали свою эффективность в зоне СВО, сократив время эвакуации и сохранив жизни как раненых, так и спасателей. Их главное преимущество — способность одного бойца действовать автономно — делает их незаменимым инструментом в условиях, где каждый человек на счету, а промедление смерти подобно.
⚡️⚡️⚡️⚡️
Подписаться на наш канал 👈
Обратная связь📲
⚡️ Руководителя проекта «Курсы тактической медицины» с позывным «Латыш»
✅ Специально для канала Рядовой на передовой
В условиях современного боя скорость и безопасность эвакуации раненых являются ключевыми факторами выживаемости.
Использование носилок-волокуш в зоне СВО значительно изменило подходы к спасению пострадавших, сократив время перемещения под огнем и снизив риски для группы. Эти устройства, представляющие собой легкие платформы с ремнями или полотном, позволяют одному бойцу транспортировать раненого, волоча его за собой по земле или снегу. По данным Минобороны РФ (2023), внедрение волокуш сократило среднее время эвакуации с 8–12 до 3–5 минут, что особенно критично при артериальных кровотечениях, где каждая минута задержки увеличивает смертность на 7–10%.
Преимущества волокуш обусловлены их конструкцией. Компактность и малый вес (2–3 кг) позволяют носить их в рюкзаке, а быстрое развертывание (10–15 секунд) делает их незаменимыми в условиях внезапного обстрела. В отличие от стандартных носилок, требующих участия 2–4 бойцов, волокуша дает возможность одному военнослужащему эвакуировать раненого, не подставляя под удар всю группу. Это особенно важно в городских боях или на открытой местности, где концентрация личного состава привлекает внимание противника. Опыт подразделений в зоне СВО показывает, что применение волокуш снизило потери среди спасающих на 40% (отчет «Военная медицина», 2023).
Эффективность волокуш подтверждается и международным опытом. В Афганистане (2001–2021) использование аналогов, таких как тактические салазки Talon, сократило смертность от несвоевременной эвакуации на 25% (исследование НАТО, 2022). В Сирии (2015–2020) бойцы, оснащенные волокушами, смогли спасти 30% раненых, которые ранее считались «неизвлекаемыми» из-за плотного огня (Международный комитет Красного Креста, 2021). Ключевым фактором стала возможность маскировки: низкий профиль волокуш позволяет скрытно перемещаться в кустарнике или за укрытиями.
Однако у метода есть ограничения. На каменистой или пересеченной местности волочение может усугубить травмы позвоночника или вызвать дополнительные повреждения мягких тканей. В таких случаях рекомендуется предварительная иммобилизация с помощью шин или вакуумных матрасов.
Таким образом, носилки-волокуши доказали свою эффективность в зоне СВО, сократив время эвакуации и сохранив жизни как раненых, так и спасателей. Их главное преимущество — способность одного бойца действовать автономно — делает их незаменимым инструментом в условиях, где каждый человек на счету, а промедление смерти подобно.
⚡️⚡️⚡️⚡️
Подписаться на наш канал 👈
Обратная связь📲


Reposted from: Кристалл из Херсона
Кристалл из Херсона
18.05.202510:03
📆 Еженедельная авторская колонка;
⚡️ Руководителя проекта «Курсы тактической медицины» с позывным «Латыш»
✅ Специально для канала «Кристалл из Херсона»
Иммобилизация поврежденной конечности с помощью шины — ключевой этап оказания первой помощи, направленный на предотвращение смещения отломков костей, уменьшение боли и риска дополнительных травм. Одним из спорных вопросов при наложении шины остается необходимость использования ватного валика или другой мягкой прокладки между конечностью и фиксирующей конструкцией.
Основная цель прокладки — снизить давление шины на кожу и мягкие ткани, предотвратив образование пролежней, онемение или нарушение кровообращения. Например, при длительной транспортировке жесткие элементы шины (доски, металлические ленты) могут вызывать локальное сдавливание, особенно в области костных выступов (лодыжки, запястья, колени). В таких случаях валик, размещенный под анатомическими изгибами, распределяет нагрузку и снижает риск повреждения кожи. Однако избыточная толщина прокладки или ее неправильное расположение способны нарушить стабильность фиксации, что особенно критично при открытых переломах или смещениях.
Согласно рекомендациям Международного комитета Красного Креста, мягкая прослойка между шиной и конечностью обязательна при иммобилизации на срок более 2 часов. В экстренных ситуациях, например, при необходимости быстрой эвакуации под огнем, допустимо использование подручных материалов — свернутой одежды, бинтов или поролона. Важно, чтобы прокладка не ограничивала возможность надежной фиксации: шина должна плотно прилегать, но не пережимать ткани.
Ошибки при использовании валиков включают:
- Слишком толстый слой материала, приводящий к подвижности конечности и снижению иммобилизации.
- Неравномерное распределение прокладки, из-за которого давление концентрируется на отдельных участках.
- Использование влажных или непластичных материалов (например, мокрой ткани), которые теряют амортизирующие свойства.
Альтернативой ватным валикам могут служить специализированные медицинские шины с гелевыми вставками или надувные конструкции, обеспечивающие равномерное давление. Однако в полевых условиях чаще применяются импровизированные средства — бинты, свернутые в несколько слоев, или части одежды.
Таким образом, использование прокладки между шиной и конечностью рекомендуется, но требует соблюдения баланса между защитой мягких тканей и стабильностью фиксации. В критических ситуациях первоочередной задачей остается иммобилизация, даже при отсутствии идеальных материалов. Регулярные тренировки и изучение алгоритмов (например, правил наложения шин с подручными средствами) позволяют минимизировать риски и повысить эффективность помощи.
⚡️⚡️⚡️⚡️
⚡️ Руководителя проекта «Курсы тактической медицины» с позывным «Латыш»
✅ Специально для канала «Кристалл из Херсона»
Иммобилизация поврежденной конечности с помощью шины — ключевой этап оказания первой помощи, направленный на предотвращение смещения отломков костей, уменьшение боли и риска дополнительных травм. Одним из спорных вопросов при наложении шины остается необходимость использования ватного валика или другой мягкой прокладки между конечностью и фиксирующей конструкцией.
Основная цель прокладки — снизить давление шины на кожу и мягкие ткани, предотвратив образование пролежней, онемение или нарушение кровообращения. Например, при длительной транспортировке жесткие элементы шины (доски, металлические ленты) могут вызывать локальное сдавливание, особенно в области костных выступов (лодыжки, запястья, колени). В таких случаях валик, размещенный под анатомическими изгибами, распределяет нагрузку и снижает риск повреждения кожи. Однако избыточная толщина прокладки или ее неправильное расположение способны нарушить стабильность фиксации, что особенно критично при открытых переломах или смещениях.
Согласно рекомендациям Международного комитета Красного Креста, мягкая прослойка между шиной и конечностью обязательна при иммобилизации на срок более 2 часов. В экстренных ситуациях, например, при необходимости быстрой эвакуации под огнем, допустимо использование подручных материалов — свернутой одежды, бинтов или поролона. Важно, чтобы прокладка не ограничивала возможность надежной фиксации: шина должна плотно прилегать, но не пережимать ткани.
Ошибки при использовании валиков включают:
- Слишком толстый слой материала, приводящий к подвижности конечности и снижению иммобилизации.
- Неравномерное распределение прокладки, из-за которого давление концентрируется на отдельных участках.
- Использование влажных или непластичных материалов (например, мокрой ткани), которые теряют амортизирующие свойства.
Альтернативой ватным валикам могут служить специализированные медицинские шины с гелевыми вставками или надувные конструкции, обеспечивающие равномерное давление. Однако в полевых условиях чаще применяются импровизированные средства — бинты, свернутые в несколько слоев, или части одежды.
Таким образом, использование прокладки между шиной и конечностью рекомендуется, но требует соблюдения баланса между защитой мягких тканей и стабильностью фиксации. В критических ситуациях первоочередной задачей остается иммобилизация, даже при отсутствии идеальных материалов. Регулярные тренировки и изучение алгоритмов (например, правил наложения шин с подручными средствами) позволяют минимизировать риски и повысить эффективность помощи.
⚡️⚡️⚡️⚡️


Records
20.05.202523:59
40KSubscribers29.03.202512:53
1000Citation index22.11.202423:59
130.9KAverage views per post22.11.202423:59
329.7KAverage views per ad post18.01.202523:59
255.00%ER09.08.202423:59
900.94%ERRGrowth
Subscribers
Citation index
Avg views per post
Avg views per ad post
ER
ERR
Log in to unlock more functionality.










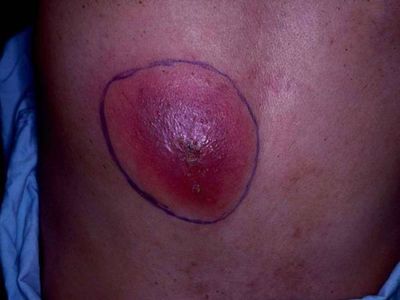














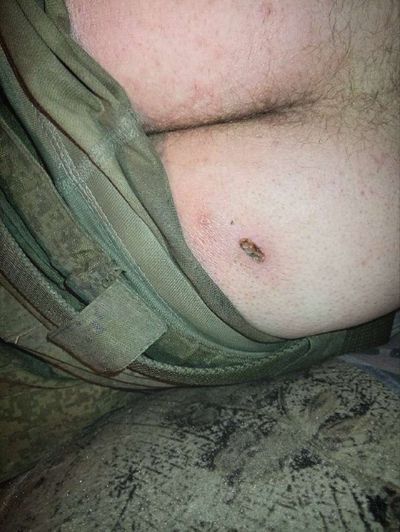



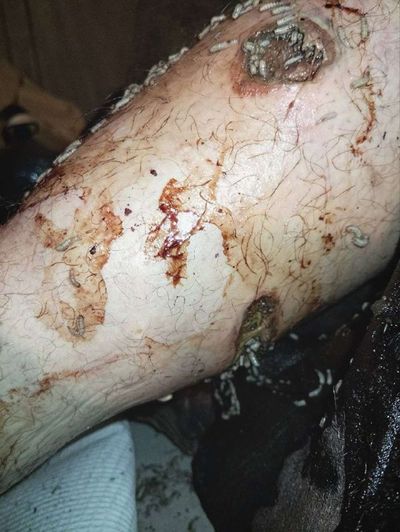





![Romanov Лайт ]ࣩࣩࣩࣩ࣯ࣩࣩࣩࣩࣩࣩࣩࣩࣩࣩࣩࣩࣩࣩࣩࣩࣩࣩࣩࣩࣩࣩࣩࣩࣩࣩ Avatar](https://static-storm.tglist.com/cec00b3405abffe6ba3d1426a4670a4162ecf33ffa4e67b81867c10371515281/b9dea2e2-ffac-469b-8a71-2e66bdb2da3c.jpg?w=64&h=64)










